هناك نوعان من مرض السكري الكاذب (DI):
- داء السكري الكاذب المركزي: لا يتم إنتاج ما يكفي من الهرمون المضاد لإدرار البول (ADH) أو إفرازه من الغدة النخامية.
- داء السكري الكاذب الكلوي: تنتج الغدة النخامية ما يكفي من ADH ، لكن الكلى لا تستجيب ل ADH.
تركز هذه المقالة على السكري الكاذب المركزي.
ما هو قصور الغدة العرقية؟
الهرمونات هي مواد كيميائية تنتج في الجسم. إنهم يعملون كرسل يسافرون إلى أجزاء أخرى من الجسم حيث يؤثرون على كيفية عمل الأعضاء. قصور الغدة النخامية هو حالة لا تنتج فيها الغدة النخامية هرمونا واحدا أو أكثر من هرمونات الغدة النخامية ، أو لا تنتج ما يكفي من الهرمونات. "Hypo" تعني أقل من المعتاد. مصطلح "panhypopituitarism" يعني أن العديد من أو كل هذه الهرمونات ناقصة ("عموم" تعني الكل).
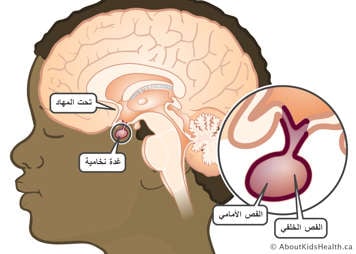
الغدة النخامية هي غدة بحجم حبة البازلاء تقع في منتصف الجمجمة. إنه جزء من نظام الغدد الصماء في الجسم ، والذي يشمل جميع الغدد التي تنتج الهرمونات وتنظمها. تعمل الغدة النخامية كمركز تحكم للغدد الأخرى. الهرمونات المنتجة في الغدة النخامية تؤثر على أجزاء أخرى كثيرة من الجسم. تطلق الغدة النخامية هرمونات مختلفة استجابة للرسائل الكيميائية التي تتلقاها من جزء من الدماغ يسمى تحت المهاد.
منطقة ما تحت المهاد هي "مركز العطش" لدينا ويستشعر عندما نحتاج إلى الشرب. هذا يساعد على ضمان حصول الجسم على كمية كافية من الماء وعدم الجفاف.
ما هو نقص الهرمون المضاد لإدرار البول / مرض السكري الكاذب؟
ينتج منطقة ما تحت المهاد هرمونا يسمى الهرمون المضاد لإدرار البول (ADH) ، والذي يسمى أيضا فازوبريسين. يساعد ADH الجسم على الاحتفاظ بالماء. يتم تخزينه وإطلاقه من الجزء الخلفي (أو "الخلفي") من الغدة النخامية. عندما يتم إطلاق الهرمون المضاد لإدرار البول ، تستخدمه الكلى لتركيز البول للمساعدة في الاحتفاظ بالماء الذي تحتاجه ليعمل بشكل صحيح.

عندما لا يكون هناك ما يكفي من الهرمون المضاد لإدرار البول ، تكون الكلى غير قادرة على تركيز البول. إشارتان تحذيريتان أكثر وضوحا هما:
- العطش المفرط
- كثرة التبول ، وغالبا ما يكون البول المخفف جدا ، شاحب اللون
يمكن أن يؤدي ذلك إلى الجفاف الشديد إذا لم يتم تناول كمية كافية من السوائل لمواكبة كمية السوائل المفقودة في البول. لا يستطيع الرضع والأطفال الصغار الذين يعانون من نقص ADH إشباع عطشهم بسهولة وهم معرضون بشكل خاص لخطر الجفاف. يجب دائما السماح للأطفال الذين يعانون من هذه الحالة بشرب كمية كافية من الماء لإشباع عطشهم حتى لا يصابوا بالجفاف. يجب أن يشرب الأطفال وفقا لمستوى عطشهم - لا تحد من كمية السوائل في نظام طفلك الغذائي. يجب أن تكون مدرسة الطفل و / أو الرعاية النهارية و / أو جليسة الأطفال على دراية بذلك. يتطلب الجفاف الشديد علاجا طبيا فوريا. يسمى نقص ADH أيضا مرض السكري الكاذب (DI). هذه الحالة ليس لها علاقة بالحالة الأكثر شيوعا لمرض السكري.
كيف يتم تشخيص نقص ADH / DI؟
قد يطلب مقدم الرعاية الصحية لطفلك إجراء الاختبارات التالية لمعرفة ما إذا كان طفلك يعاني من نقص ADH:
- اختبارات البول: لمعرفة ما إذا كان يمكن تركيز البول (يتحول إلى اللون الأصفر)
- اختبارات الدم: للتحقق من مستويات الصوديوم
- اختبار الحرمان من الماء: لملاحظة ما إذا كان الجفاف يحدث في حالة توقف تناول السوائل
- التصوير بالرنين المغناطيسي: صور مأخوذة للدماغ للتحقق من وجود تشوهات في الغدة النخامية
كيف يتم علاج نقص ADH / DI؟
قد يشمل علاج DI المركزي استبدال ADH ب DDAVP (فازوبريسين أو ديسموبريسين).
يمكن إعطاء الديسموبريسين كدواء بخاخ للأنف (الأنف) (يسمى رذاذ الديسموبريسين) ، أو في شكل حبوب (تسمى ديسموبريسين أو DDAVP) ، أو في حبوب تذوب تحت اللسان دون الحاجة إلى الماء (تسمى DDAVP Melt) ، أو كحقن تحت الجلد (تحت الجلد). يساعد الديسموبريسين الجسم بنفس الطريقة التي يساعد بها ADH ، من خلال الاحتفاظ بالسوائل التي يحتاجها الجسم.
يمكن تخزين شكل حبوب الدواء في درجة حرارة الغرفة. ومع ذلك ، يجب تخزين رذاذ الأنف والحقن في الثلاجة. هناك تعليمات خاصة حول كيفية فتح حبوب DDAVP Melt. سيعلمك فريق الرعاية الصحية أو الصيدلي كيفية القيام بذلك بشكل صحيح. بشكل عام ، يجب إعطاء الديسموبريسين مرة واحدة على الأقل ، وغالبا عدة مرات ، يوميا طوال حياة طفلك.
بالنسبة للرضع الذين تم تشخيص إصابتهم بنقص ADH ، يمكن استخدام دواء فموي مختلف يسمى hydrochlorothiazide بدلا من DDAVP خلال الأشهر الستة إلى التسعة الأولى من الحياة. وذلك لأن جرعات DDAVP عند الرضع يمكن أن تكون صعبة للغاية. لا يستطيع الأطفال أيضا إخبارك عندما يشعرون بالعطش. لهذا السبب، قد يطلب منك مقدم الرعاية الصحية تسجيل أي سوائل يشربها الطفل بدقة (مثل الحليب والماء والطعام والعصير) وكمية السوائل التي يخرجها الطفل (على سبيل المثال، وزن الحفاضات على الميزان). قد تكون هناك حاجة أيضا إلى جداول تغذية وتغيير حفاضات أكثر اتساقا (مثل كل ثلاث إلى أربع ساعات). يمكن أن يساعد هذا، بالاقتران مع مستويات الصوديوم في الدم، مقدم الرعاية الصحية في العثور على الجرعة المناسبة من الدواء. في بعض الأحيان ، قد يفتقر الأطفال الأكبر سنا أيضا إلى الشعور بالعطش. قد تضطر إلى مراقبة إخراج البول وإعطاء طفلك كمية ثابتة من السوائل كل يوم على النحو الموصوف من قبل مقدم الرعاية الصحية الخاص بك.
من المهم معرفة علامات قلة أو الكثير من ADH لدى كل من الرضع والأطفال:
| القليل جدا من ADH (لا يكفي ديسموبريسين) | الكثير من ADH (الكثير من desmopressin-DDAVP) |
|---|---|
|
|
إذا لوحظ أي مما سبق ، فقد تكون هناك حاجة إلى تغييرات في جرعة الدواء لتجنب المضاعفات. إذا كان طفلك يعاني من القليل جدا من ADH ولم يتلقى العلاج ، فقد يؤدي ذلك إلى التبول المفرط والجفاف وزيادة النعاس والغيبوبة في النهاية. إذا تلقى طفلك الكثير من ADH ولم يتلقى العلاج ، فقد يؤدي ذلك إلى انخفاض إخراج البول والارتباك وزيادة النعاس وربما النوبات.
إذا لم يكن طفلك يشعر بالعطش ، إعطاؤه كمية يومية من السوائل الإجمالية (TFI) للشرب كل يوم. تعتمد كمية السوائل المطلوبة على كمية البول التي ينتجها طفلك أثناء تناول دواء DDAVP من أجل موازنة "الداخليات" (تناول السوائل) مع "الخارج" (كمية البول التي ينتجونها). قد يلزم زيادة السوائل في أوقات المرض أو الأوقات التي يكون فيها فقدان السوائل متزايدا من خلال التعرق (على سبيل المثال ، الطقس الحار ، وزيادة النشاط البدني). يجب مناقشة هذا مع فريق الغدد الصماء. في بعض الأحيان ، قد يطلب منك قياس إخراج البول للتأكد من توازن "الداخل" و "الخارج".
تتم مراقبة مستويات الصوديوم من خلال فحص الدم. قد تكون زيادة الصوديوم مؤشرا على الجفاف.
إذا كان طفلك يعاني من زيادة في التبول بين جرعات DDAVP ، فيرجى الاتصال بفريق الغدد الصماء الخاص بك حيث قد تكون هناك حاجة إلى تعديل جرعة DDAVP.
إدارة الأمراض
فرط صوديوم الدم
إذا كان طفلك مريضا و / أو يعاني من القيء / الإسهال ، أو كان طفلك غير قادر على تناول DDAVP أو تحمل سوائل الفم ، فيرجى إحضار طفلك إلى أقرب قسم طوارئ لتقييمه. يمكن أن يؤدي نقص تناول السوائل و / أو نقص DDAVP إلى إصابة طفلك بالجفاف مع زيادة مستوى الصوديوم. يعرف هذا باسم فرط صوديوم الدم.
تشمل أعراض فرط صوديوم الدم ما يلي:
- الصداع
- التعب أو التعب
- التهيج والارتباك
- جفاف الفم والشفتين
- الغثيان وانخفاض الشهية
- تقلصات و / أو تشنجات عضلية
- زيادة معدل ضربات القلب
- قد يؤدي فرط صوديوم الدم الشديد إلى نوبات وصرع وغيبوبة
إذا لم يتم التعرف على فرط صوديوم الدم وعلاجه ، فقد يكون مهددا للحياة.
نقص صوديوم الدم
إذا كان طفلك قد تناول DDAVP ثم تناول سوائل أعلى بكثير من TFI الطبيعي ، أو انخفاض إخراج البول ، فقد يكون لديه فائض من السوائل في نظامه. هذا يمكن أن يؤدي إلى انخفاض مستوى الصوديوم. يعرف هذا باسم نقص صوديوم الدم. يرجى التواصل مع فريق الغدد الصماء الخاص بك لأن ذلك قد يتطلب عناية طبية. إذا ظهرت أعراض نقص صوديوم الدم على طفلك ، فيرجى إحضاره إلى أقرب قسم طوارئ لتقييمه.
تشمل أعراض نقص صوديوم الدم ما يلي:
- الغثيان (بدون قيء)
- التباس
- الصداع
- قد يؤدي نقص صوديوم الدم الشديد إلى القيء والنوبات وانخفاض مستويات الوعي والسكتة القلبية
إذا لم يتم التعرف على نقص صوديوم الدم وعلاجه ، فقد يكون مهددا للحياة.