Le médulloblastome est la forme la plus fréquente de cancer du cerveau chez les enfants. Il appartient à un groupe de tumeurs appelées tumeurs cérébrales embryonnaires. Ces tumeurs proviennent de cellules cérébrales immatures.
Le médulloblastome se développe dans le cervelet, situé à l’arrière du cerveau. Cette partie du cerveau coordonne le mouvement, l’équilibre et la posture et participe également à certaines fonctions des autres parties du cerveau d’une manière encore difficile à comprendre. On le diagnostique généralement chez les enfants âgés de quatre à huit ans et il est plus fréquent chez les garçons.
Récemment, les scientifiques ont pu mieux comprendre la biologie du médulloblastome. Ils ont découvert qu’un médulloblastome appartient à l’un des quatre sous-types appelés sous-groupes moléculaires, sur la base de leurs signatures génétiques. Cela aide les médecins à comprendre les différents comportements d’un médulloblastome, l’âge de son arrivée et les résultats observés chez les enfants atteints de médulloblastome.
Quels sont les symptômes médicaux du médulloblastome?
Les symptômes comprennent des:
- céphalées;
- vomissements;
- l’instabilité; vision double ou floue;
- troubles du sommeil.
Les enfants atteints de cette tumeur peuvent également avoir des problèmes à l’école, car les tâches comme l’écriture deviennent plus difficiles. Il peut également y avoir des changements dans leur personnalité ou leur comportement.
Parfois, ces tumeurs bloquent l’écoulement du liquide céphalorachidien (LCR) par les voies qui drainent le LCR des ventricules, ou canaux creux, dans le cerveau. Cela peut provoquer une affection que l’on appelle hydrocéphalie.
Au début, il est possible que les symptômes ne soient pas évidents et qu’il s’écoule du temps avant qu’ils se clarifient. Si les symptômes sont spectaculaires, le diagnostic peut se faire rapidement. S’ils sont plus légers, cela peut prendre des mois. C’est pourquoi certains enfants sont examinés par un fournisseur de soins de santé après quelques semaines de symptômes, alors que d’autres, présentant des symptômes plus légers, peuvent patienter plusieurs mois avant d’être examinés. Le diagnostic de n’importe quelle tumeur cérébrale peut être un processus long et difficile. Cependant, votre équipe de soins primaire sera à votre disposition pour vous guider à chaque étape.
Quelles sont les causes du médulloblastome?
Les causes du médulloblastome ne sont pas connues. De plus en plus de données probantes indiquent que le médulloblastome est le résultat d’une erreur survenue au début du développement des cellules cérébrales.
Il n’y a aucun moyen de prédire qu’un enfant aura un médulloblastome, et personne n’est à blâmer si un enfant développe une tumeur.
Les chercheurs ont étudié si des facteurs environnementaux, tels que les rayonnements, les aliments ou les produits chimiques, peuvent causer le cancer du cerveau. À l’heure actuelle, il n’y a pas de preuve concluante qu’il y a un lien.
Certaines affections médicales sont liées au médulloblastome. Si un enfant est atteint du syndrome de Turcot ou du syndrome de Gorlin, le risque de développer un médulloblastome est légèrement plus élevé.L’équipe de soins primaire de votre enfant évaluera la nécessité d’effectuer un test génétique. Elle peut recommander un test génétique en fonction des évaluations initiales et d’autres tests, mais cela n’est pas forcément nécessaire pour tous les enfants.
Biologie du médulloblastome
Le médulloblastome est aujourd’hui divisé en quatre sous-types appelés sous-groupes moléculaires, basés sur leurs signatures génétiques. Ces groupes diffèrent en termes d’âge d’arrivée et de comportement. Les chercheurs sont encore en train d’étudier les différences entre ces groupes, car il y a encore des variables inconnues, comme la manière dont ces sous-groupes peuvent être traités différemment. L’analyse des sous-groupes moléculaires est effectuée sur la tumeur une fois qu’elle a été enlevée, et l’obtention des résultats peut prendre un certain temps. Votre équipe de soins primaire vous fournira les résultats et vous expliquera ce qu’ils signifient.
Combien d’autres enfants ont des médulloblastomes?
Les médulloblastomes représentent environ 20 % des tumeurs cérébrales chez les enfants.
Au Canada, environ 40 à 50 enfants reçoivent un diagnostic de médulloblastome chaque année.
Comment diagnostique-t-on un médulloblastome?
Les médecins et autres professionnels de la santé utiliseront des tests diagnostiques bien établis pour déterminer si une tumeur cérébrale est à l’origine des symptômes de votre enfant. Ces tests comprennent un examen physique et une scintigraphie cérébrale, comme une imagerie par résonance magnétique (IRM) ou une tomodensitométrie, qui permettront de détecter la présence d’une tumeur. Un échantillon de tissu sera prélevé au moment de l’intervention chirurgicale pour confirmer le diagnostic. Ce petit morceau de tumeur sera retiré et envoyé à un médecin appelé pathologiste. Il examinera la tumeur au microscope pour déterminer le type exact de tumeur.
Les médecins peuvent demander l’autorisation d’étudier plus avant les échantillons de cellules tumorales pour en savoir plus sur leur biologie. À l’heure actuelle, les résultats de ces tests n’influencent pas le traitement.
Qu’est-ce que la stadification?
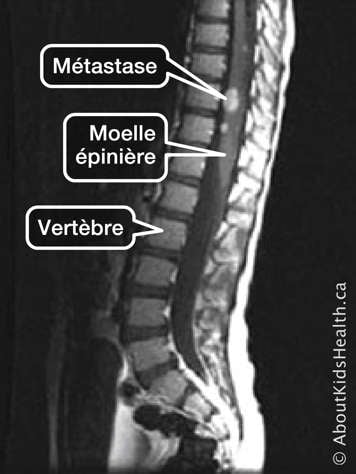
La stadification permet de déterminer si la tumeur s’est métastasée (étendue) à la colonne vertébrale ou au liquide céphalorachidien (LCR). Pour déterminer le stade de la tumeur, les outils de diagnostic suivants sont utilisés : Tomodensitométrie, IRM du cerveau et de la colonne vertébrale, et ponction lombaire.
La stadification détermine le type de traitement le plus approprié, qui dépend de l’âge de l’enfant et des facteurs liés à la tumeur. Le médulloblastome est actuellement stadifié, ou divisé en deux groupes, appelés « risque moyen » et « risque élevé ».
Ces stades sont basés sur les résultats recueillis des traitements antérieurs des enfants dans les hôpitaux du monde entier.
On dit que le médulloblastome est de risque moyen si les deux conditions suivantes sont vraies :
- La totalité ou la majeure partie de la tumeur a été retirée lors de l’intervention chirurgicale.
- Les cellules tumorales ne se sont pas propagées dans d’autres parties du cerveau ou dans le liquide céphalorachidien (LCR). On peut l’observer grâce à une ponction lombaire et à une IRM.
On dit que le médulloblastome est de risque élevé si l’une des conditions suivantes est vraie :
- Une partie de la tumeur n’a pas été enlevée par chirurgie.
- Les cellules tumorales se sont propagées dans d’autres parties du cerveau ou dans le liquide céphalorachidien (LCR).
Avant de commencer le traitement, d’autres tests, tels que des analyses sanguines et un test auditif, sont également effectués pour servir de référence pendant le traitement.
Comment traite-t-on les médulloblastomes?
Une fois que les médecins auront bien compris ce qui cause les symptômes de votre enfant, généralement après l’intervention chirurgicale, vous rencontrerez l’équipe soignante. Rappelez-vous qu’il est utile d’apporter du papier et un stylo pour prendre des notes à chaque réunion avec l’équipe. Vous pouvez également demander à un membre de la famille ou à un ami de vous accompagner et de le faire pour vous.
L’équipe soignante peut comprendre un neurochirurgien, un neuro-oncologue, une infirmière praticienne, et un travailleur social. Au cours de l’entretien, ils vous indiqueront qui est le médecin chargé du traitement de votre enfant et le rôle de chaque personne présente.
Le médecin vous expliquera le type de tumeur qu’a votre enfant, selon ce que les tests diagnostiques auront révélé à l’équipe.
L’équipe vous informera des effets attendus de cette tumeur sur votre enfant dans les mois et les années à venir, selon ce que l’on sait sur la tumeur. C’est ce qu’on appelle le pronostic.
Il se peut que l’équipe discute de la possibilité d’inscrire votre enfant à un essai clinique ou de le traiter selon la norme de soins, qui est un plan de traitement pour une tumeur particulière. Vous devrez donner votre consentement au plan pour que le traitement puisse commencer. Les patients adolescents peuvent également être invités à donner leur consentement.
Votre équipe vous parlera également de la mise en place d’une ligne IV appelée ligne centrale. Cela permettra aux médecins d’administrer les traitements de manière plus sûre et d’éviter les piqûres multiples pour les analyses sanguines. Vous obtiendrez des renseignements détaillés sur l’insertion de la ligne lors de la rencontre.
Il existe trois options principales de traitement du médulloblastome chez l’enfant : la chirurgie, la radiothérapie et la chimiothérapie. Dans le cas du médulloblastome, les trois options sont nécessaires à des moments différents pour obtenir les meilleurs résultats.
Opération chirurgicale
Lorsqu’une tumeur est détectée par une scintigraphie cérébrale, les chirurgiens évaluent votre enfant en vue d’une opération chirurgicale. Les chirurgiens décideront du moment et de l’approche de l’opération chirurgicale. Dans certains cas, les chirurgiens devront soulager la pression dans le cerveau causée par l’hydrocéphalie avant de procéder à l’ablation de la tumeur. Pour ce faire, une dérivation est mise en place afin de soulager la pression.
Pour réduire certains des symptômes de la tumeur et du gonflement du cerveau, votre enfant prendra probablement des stéroïdes (un médicament anti-inflammatoire) pour aider à réduire le gonflement et à minimiser les symptômes. Cela se fait généralement après les scintigrammes et à peu près au moment de l’opération. Lorsque votre enfant se sentira mieux, les chirurgiens pourront lui faire cesser les stéroïdes.
Radiothérapie
La radiothérapie consiste en l’utilisation de rayons X à haute énergie qui tuent les cellules tumorales. Vous rencontrerez l’oncologue radiothérapeute lors d’une consultation pour discuter de la manière dont la radiothérapie est administrée, des effets secondaires et du nombre de séances de traitement nécessaires. Cela a lieu après que votre enfant ait eu le temps de se remettre de l’opération chirurgicale. Chez les très jeunes enfants, la radiothérapie peut être évitée en raison des effets secondaires neurologiques graves observés lorsqu’elle est administrée au cerveau en développement. Votre médecin vous expliquera les différentes thérapies disponibles pour éviter ou retarder l’utilisation de la radiothérapie.
Chimiothérapie
La chimiothérapie est un type de médicament qui tue les cellules qui se divisent rapidement. Cela inclut les cellules tumorales. La chimiothérapie peut être administrée par perfusion intraveineuse (IV) ou par voie orale, selon le type de chimiothérapie nécessaire. Le neuro-oncologue et les pharmaciens de votre enfant vous expliqueront comment et quand la chimiothérapie est administrée. Pour les enfants atteints de médulloblastome, il est administré après la radiothérapie.
Essais cliniques
De nombreux médecins tentent de rendre les traitements contre le cancer plus efficaces. Ils peuvent le faire en étudiant différents types de traitement, dans le cadre d’essais cliniques. Il se peut que le pédiatre vous demande si vous souhaitez que votre enfant participe à un essai clinique. Vous devrez signer un formulaire de consentement éclairé pour que votre enfant puisse participer à un essai. L’équipe de soins de santé expliquera les différences entre un essai clinique et le traitement standard.
L’équipe de soins de santé de votre enfant peut recommander des tests moléculaires pour déterminer si votre enfant est admissible à un essai clinique. Dans certains cas, les résultats des tests moléculaires peuvent également permettre à l’équipe de soins de santé de faire appel à des médicaments plus récents pour le traitement de votre enfant.
Autres soutiens
Lors de votre rencontre, l’équipe soignante peut également vous informer des ressources disponibles pour assurer le soutien de votre enfant, le vôtre et celui de vos autres enfants au cours du traitement et du rétablissement. Elle vous invitera à réfléchir aux questions que vous pourriez avoir sur le diagnostic et le plan de traitement.
Avant d’accepter le traitement offert, il est important que vous compreniez à quoi vous attendre et que vous soyez à l’aise avec votre décision.
Quel est le résultat thérapeutique pour un enfant atteint d’un médulloblastome?
Le taux de survie des enfants atteints de médulloblastome s’est considérablement amélioré au cours des 50 dernières années. Cela est rendu possible grâce à une thérapie multimodale, c’est-à-dire l’utilisation de la chirurgie et de la radiothérapie suivies d’une chimiothérapie.
Cependant, le résultat thérapeutique pour un enfant atteint d’un médulloblastome dépend de nombreux facteurs, notamment :
- l’âge de l’enfant;
- la biologie de la tumeur;
- sa propagation et le cas échéant, l’étendue de celle-ci; et
- le type de traitement reçu par l’enfant.
Pour les médulloblastomes, le résultat thérapeutique est meilleur si l’enfant est dans la catégorie à « risque moyen ». En général, la tumeur est plus susceptible de récidiver si l’enfant est dans la catégorie à « risque élevé ».
Le risque de récidive est plus élevé au cours des deux premières années après le diagnostic. Cependant, les récidives peuvent également survenir après deux ans.
Cinq ans après le traitement, entre 60 % et 80 % des enfants atteints d’un médulloblastome survivront. Pour ce qui est des enfants de moins de 3 ans, entre 20 % et 50 % survivront après cinq ans.
Il existe de plus en plus de données probantes indiquant que la biologie de la tumeur joue un rôle essentiel dans le résultat.
Il est important de garder à l’esprit que chaque enfant est différent. Discutez avec l’équipe de soins primaire de votre enfant si vous avez des questions sur les résultats pour votre enfant.