La naissance est une transition entre un environnement acqueux et un environnement où on respire de l’air. Les difficultés respiratoires sont fréquentes immédiatement après la naissance et au cours des premières heures de vie. Cependant, certains bébés pourraient être atteints de problèmes respiratoires plus complexes qui requièrent des soins spécialisés.
Asphyxie
Dans de rares cas, le nouveau-né ne respire pas ou respire très faiblement en raison d’un problème durant le travail, l'accouchement ou immédiatement après la naissance qui a provoqué un manque d’oxygène.
Initialement, lorsqu'un nouveau-né manque d'oxygène, sa respiration devient rapide et superficielle. Si cela n'est pas corrigé, il arrêtera de respirer complètement, sa fréquence cardiaque chutera et il perdra du tonus musculaire. Il est possible de réanimer le nouveau-né à ce point-ci en le stimulant et en l'exposant à de l'oxygène. Si le nouveau-né continue de manquer d'oxygène, il commencera à haleter profondément et arrêtera de respirer de nouveau. Sa fréquence cardiaque, sa pression artérielle et son tonus musculaire continueront de baisser et il mourra à moins qu'on le réanime rapidement. S'il n'y a pas suffisamment d'oxygène qui atteint le cerveau, cela pourrait entraîner des dommages cérébraux. Si le nouveau-né ne respire pas ou s'il a de la difficulté à respirer, il faut le réanimer immédiatement.
Le médecin, les infirmières, les sages-femmes et les inhalothérapeutes sont formés pour reconnaître rapidement un nouveau-né qui a besoin de réanimation. Si le nouveau-né naît à la maison, la sage-femme doit immédiatement reconnaître le problème, réanimer le bébé et le transporter à l'hôpital où il recevra des soins continus. Pour réussir la réanimation, les médecins et les infirmières de l'hôpital doivent avoir à portée de la main les ressources adéquates, comme de l'équipement pour dispenser de l'oxygène et d'autres dispositifs.
S'il faut réanimer un nouveau-né pendant ou après la naissance, voici un aperçu de ce que les médecins et les infirmières feront :
- Diminuer la perte de chaleur : On placera le nouveau-né sur le dos sur une table à infrarouges afin d'empêcher la perte de chaleur et on essuiera tout liquide amniotique sur sa peau.
- Succion de la bouche et du nez : Les intervenants de la santé aspireront tout liquide qui se trouve dans la bouche et le nez du nouveau-né. S'il y a du méconium dans la bouche ou le nez, on le retirera en l'aspirant. Si le nouveau-né ne bouge pas et ne respire pas, il se peut que l'on procède à une succion de sa trachée.
- Examen : On examinera le bébé pour vérifier sa respiration, sa fréquence cardiaque et la couleur de sa peau. Cet examen se déroule très rapidement, en moins de 20 secondes.
- Ventilation : Si le nouveau-né ne respire pas ou si sa fréquence cardiaque est de moins de 100 battements par minute, le médecin procédera à une ventilation artificielle à l'aide d’un sac et d’un masque. Le médecin vérifiera de nouveau la fréquence cardiaque du nouveau-né après quelques secondes et, si elle est toujours faible et n'a pas augmenté, il continuera le processus de ventilation. Le médecin pourrait également faire des compressions sur la poitrine du bébé.
- Intubation : Lorsque la ventilation à l'aide d'un sac et d’un masque ne fonctionne pas, on pourrait intuber le nouveau-né en lui insérant un tube dans la trachée. À l’aide de ce tube, on peut pousser de petites bouffées d’air dans les poumons du nouveau-né de façon à s’assurer qu’il respire à un intervalle de 1 ou 2 secondes. L’intubation est très utile si le nouveau-né a beaucoup de difficulté à respirer.
- Compressions sur la poitrine : Si l’on doit faire des compressions sur la poitrine du nouveau-né, le médecin appuiera 3 fois sur sa poitrine chaque 2 secondes. Le médecin procédera également à une ventilation au moyen d'un sac et d'un masque, et ce, à chaque 2 secondes. Après une minute et demie de compressions sur la poitrine, le médecin vérifiera la fréquence cardiaque du nouveau-né. Si la fréquence cardiaque est toujours basse, il se peut que le médecin doive procéder à une réanimation chimique du nouveau-né.
- Médicaments : S'il faut assurer une réanimation continue, on pourrait donner de l'adrénaline et d'autres médicaments à votre nouveau-né, au moyen d’une intraveineuse ou du tube inséré dans la trachée. Ces médicaments augmenteront la fréquence cardiaque du bébé et amélioreront la circulation sanguine dans le corps du bébé. Ces médicaments sont administrés rapidement et parfois en doses répétitives.
Tachypnée transitoire chez le nouveau-né
La tachypnée transitoire chez le nouveau-né (TTN) se caractérise par des respirations rapides pendant une courte période de temps immédiatement après la naissance. Les nouveau-nés qui souffrent de TTN, que l’on nomme également « poumon trempé », pourraient afficher les problèmes suivants en de respirer rapidement :
- Tirages, également nommés « inspirations forcées » : mouvement caractérisé par l'aspiration des muscles vers l’intérieur de la cage thoracique, entre les côtes et la base du cou
- Cyanose : coloration bleue des gencives, des lèvres et de la peau
Durant la grossesse, les poumons du bébé à naître sont remplis de liquide. À la naissance, le liquide doit être éliminé rapidement et remplacé par de l’air. Lorsqu’un bébé naît par voie vaginale, le processus d’accouchement peut aider à éliminer une portion du liquide qui se trouve dans les poumons. Le reste du liquide est élimé par le système lymphatique et les vaisseaux sanguins. Une TTN se produit si le liquide qui se trouve dans les poumons n’est pas éliminé assez rapidement. Environ 1 % des nouveau-nés subissent une TTN après la naissance. Les risques de TTN sont plus élevés chez les bébés qui naissent par césarienne.
Une TTN est diagnostiquée en étudiant les symptômes du nouveau-né, les signes et les rayons X. À prime abord, il pourrait être difficile de distinguer une TTN des autres causes de troubles respiratoires. Le temps est crucial car la TTN apparaît à la naissance ou immédiatement après.
Habituellement, les symptômes se résorbent en donnant un peu d'oxygène supplémentaire au bébé. On surveille ensuite le nouveau-né pour s'assurer que son état s'améliore et, parfois, on lui donne des antibiotiques pendant la première ou la deuxième journée. La plupart des nouveau-nés se remettent d’une TTN dans les trois jours qui suivent. Si les symptômes persistent, ou si le nouveau-né a besoin de beaucoup d'oxygène, il faut procéder à des analyses pour déterminer si l'on doit poser un autre diagnostic.
Syndrome de détresse respiratoire
En général, lorsque les poumons se dilatent pendant la première respiration du nouveau-né, les sacs alvéolaires se remplissent et demeurent ouverts. Puisque les sacs demeurent ouverts, la surface à l'intérieur des poumons devient très grande. Imaginez la différence entre une jupe droite et une jupe très plissée. La jupe plissée se compose d'une plus grande quantité de tissu et a donc une plus grande surface. Dans les poumons, les sacs alvéolaires, qui ressemblent davantage à des bulles qu’à des plis, augmentent la surface de l'intérieur des poumons et facilitent donc l’échange de l’air. Plus la surface exposée à l'air qui entre dans les poumons est grande, plus l’oxygène peut entrer dans les alvéoles et être distribué dans le sang.
Une substance nommée « surfactant » joue un rôle essentiel pour garder les alvéoles ouvertes. Le surfactant est un liquide mousseux et gras qui agit comme de la graisse. Sans cette substance, les sacs alvéolaires s'ouvrent mais ont de la difficulté à demeurer ouverts car ils collent ensemble. Le surfactant permet aux sacs de demeurer ouverts.
Le surfactant apparaît habituellement dans les poumons du fœtus vers la 24e semaine de la grossesse et continue de s'accumuler jusqu'à ce qu'il atteigne son niveau maximal vers la 35e semaine. De plus, lorsque le travail commence, le corps de la mère produit une sorte de stéroïde naturel que le corps envoie au bébé par le placenta et le cordon ombilical. Ce stéroïde déclenche ou accélère la production de surfactant dans les poumons en préparation à la première respiration du nouveau-né. Les nouveau-nés qui naissent avec une quantité insuffisante de surfactant souffrent du syndrome de détresse respiratoire (SDR). Les bébés prématurés sont plus susceptibles de souffrir de SDR.
Les naissances prématurées ne sont pas toujours des événements complètement inattendus. Des fois, en raison d'une certaine détresse, on décide de déclencher le travail ou de recourir à une césarienne avant terme. Si cela est le cas, on donnera probablement des stéroïdes à la mère afin d'accélérer la production de surfactant dans les poumons du bébé et de réduire les probabilités de SDR. À d'autres occasions, une naissance prématurée est complètement inattendue et l'administration de stéroïdes n'est pas possible ou ne pourra agir à temps dans les poumons du bébé. Dans ces cas, on pourrait administrer un surfactant artificiel au nouveau-né pour remplacer celui que ses poumons auraient normalement produit. Dans les deux cas, il faudra probablement stabiliser la respiration du bébé, soit en lui donnant l'oxygène supplémentaire ou en procédant une ventilation artificielle.
Une fois que l'on a pris de telles mesures, le SDR prend un certain temps à se résorber. Chez la plus grande majorité des nouveau-nés, le SDR se résorbe sans complication majeure et sans répercussions négatives sur l'enfant au cours de sa croissance. Cependant, les nouveau-nés qui souffrent de SDR aigu, habituellement les bébés les plus petits et les plus prématurés, sont susceptibles de développer des difficultés respiratoires, y compris des maladies pulmonaires chroniques et des infections respiratoires.
Inhalation de méconium
Le méconium est une substance qui se compose des déchets accumulés dans les intestins du bébé à naître avant la naissance. Ces déchets commencent à s'accumuler dans les intestins à compter de la 34e semaine de gestation. Habituellement, le nouveau-né élimine le méconium dans ses selles au cours des journées qui suivent la naissance.
Parfois, si le système gastro-intestinal a atteint une certaine maturité, le bébé à naître pourrait évacuer une partie du méconium dans le liquide amniotique alors qu'il est toujours dans l'utérus. Cela se produit plus souvent lorsque le bébé est post terme. L’évacuation du méconium dans le liquide amniotique pourrait également se produire si le bébé à naître connaît des problèmes, comme un manque d'oxygène durant le travail. Lorsque le méconium se mélange avec le liquide amniotique, cela produit un liquide verdâtre ou noir dont l'épaisseur varie.
Si le méconium s'infiltre dans le liquide amniotique, il est possible que le bébé à naître l'inhale. C'est ce que l'on nomme l'inhalation de méconium. Lorsque cela se produit, les voies respiratoires du nouveau-né peuvent se bloquer et cela peut provoquer une inflammation dans les poumons. L’inhalation du méconium est un problème courant chez les nouveau-nés; elle se produit dans 10 % à 15 % des accouchements. Environ 5 % à 10 % des bébés qui naissent avec inhalation du méconium développent une détresse respiratoire et ont donc de la difficulté à respirer. Certains de ces nouveau-nés nécessitent de l'oxygène supplémentaire et une ventilation artificielle.
Les soins prodigués en cas d'inhalation de méconium dépendent de la gravité du problème. Durant et après la naissance, on nettoie la bouche et le nez du nouveau-né à l’aide pour aspirer tout liquide qui s’y trouve. Chez les nouveau-nés dont les signes respiratoires sont faibles ou absents, on pourrait insérer immédiatement un tube dans la trachée afin d'aspirer le méconium qui se trouve sous les cordes vocales. Il se peut que le nouveau-né ait besoin de ventilation artificielle. On pourrait également lui administrer des antibiotiques pour prévenir les infections et la pneumonie.
La présence de méconium dans les poumons peut désactiver la substance graisseuse, le surfactant, qui est essentielle pour que les sacs alvéolaires se remplissent d’air adéquatement. Il pourrait s'avérer nécessaire de donner une dose de surfactant au nouveau-né qui a inhalé du méconium afin de surmonter ce problème.
En cas d'inhalation légère de méconium, le problème se dissipe dans les 2 à 4 jours qui suivent. Le nouveau-né pourrait connaître des épisodes de respiration rapide pendant quelques jours supplémentaires. La plupart des nouveau-nés se remettent complètement de ce problème et, habituellement, on ne dénote aucun dommage aux poumons. Certains nouveau-nés qui souffrent d'inhalation grave de méconium nécessiteront une ventilation artificielle et pourraient avoir plus de difficulté à surmonter le problème et à s’en remettre. Certains bébés seront plus susceptibles de souffrir de pneumonie et de maladies pulmonaires chroniques par la suite.
Pneumothorax
Un pneumothorax est une rupture des sacs alvéolaires, soit les « alvéoles », qui se trouvent dans les poumons. Au fur et à mesure que le nouveau-né inhale de l’air dans les poumons, une partie de l’air s’échappe par la rupture et s’infiltre dans la cavité qui entoure les poumons. L’air qui s’infiltre dans la cavité thoracique exerce une pression sur les poumons à partir de l'extérieur, en serrant et en écrasant les poumons, ce qui rend la respiration plus difficile. La pression positive dans la cavité thoracique interfère avec la circulation du sang dans les poumons. Si cette pression est importante, cela pourrait empêcher le sang de circuler vers le cœur à partir des poumons ou du corps.
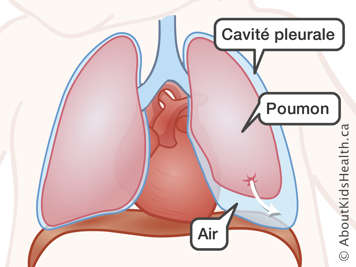
Un pneumothorax peut se produire pour diverses raisons. En général, les tissus pulmonaires des nouveau-nés sont vulnérables à une rupture s'ils subissent une pression trop grande. Parfois, la première respiration du nouveau-né, qui pousse les poumons à s'ouvrir et à se dilater pour la première fois, est suffisante pour provoquer une rupture. À d'autres occasions, le pneumothorax se produit en raison de la ventilation artificielle. Puisque l'on utilise seulement la ventilation artificielle lorsqu'elle est nécessaire, il se peut qu'on ne puisse retirer le ventilateur. Si votre nouveau-né est branché à un ventilateur, ses intervenants de la santé porteront une attention particulière au niveau de pression et aux autres réglages du ventilateur afin de réduire au minimum les risques de dommages aux poumons.
Un pneumothorax peut se produire rapidement. Voici les signes d'un pneumothorax :
- une chute dans les niveaux d'oxygène dans le sang
- une chute de la pression artérielle et de la fréquence cardiaque
Parfois, on peut détecter un pneumothorax en passant une lumière très vive sur la poitrine du nouveau-né. Selon la taille et la maturité du nouveau-né, la lumière pénétrera la cage thoracique et, s’il y a des poches d'air à l'extérieur des poumons, elles sembleront lumineuses à travers la peau. Cependant, en général, on pose ou confirme un diagnostic de pneumothorax à l'aide de rayons X de la poitrine.
Si la fissure provoquée par le pneumothorax est petite, il se peut qu’on ne la détecte pas et qu’elle se referme elle-même. Si la fissure est importante, elle interférera probablement avec la respiration, parfois soudainement et dramatiquement.
Un nouveau-né qui souffre de pneumothorax et qui n'affiche aucun symptôme, ou qui n’affiche que de légers symptômes, on pourrait laisser le pneumothorax se résorber par lui-même. Cependant, si le nouveau-né a vraiment de la difficulté à respirer, ou si sa circulation sanguine fonctionne au ralenti, il faut rapidement retirer l’air qui se trouve dans la cavité entourant les poumons, et ce, à l’aide d’une aiguille et d'une seringue. Si le nouveau-né est déjà sous ventilation artificielle, le médecin pourrait insérer un tube dans sa poitrine et retirer l’air au moyen de ce tube. On peut retirer le tube quelques jours plus tard.
Pneumonie
Une pneumonie se produit lorsqu'un micro-organisme s'infiltre dans les poumons et provoque une infection et une inflammation des voies respiratoires. Le poumon pourrait se mettre à sécréter du liquide supplémentaire, lequel s'accumulera dans les voies respiratoires. En général, on soupçonne que le nouveau-né souffre de pneumonie lorsqu’il affiche des signes inexpliqués de détresse respiratoire. Certains événements durant l'accouchement, l'état de la mère durant l'accouchement et le type d'accouchement en soi peuvent augmenter les risques d'infection chez les nouveau-nés.
Voici les premiers symptômes de pneumonie :
- Tachypnée
- Grognements
- Aspiration
- Cyanose
Les autres signes de pneumonie, comme l'accumulation de liquide dans les poumons, peuvent avoir d'autres causes. C'est ce qui rend le diagnostic difficile à poser.
Les rayons X ne sont pas toujours utiles pour diagnostiquer une pneumonie. Les rayons X peuvent révéler certaines taches dans les poumons. Ces dernières peuvent s’étendre sur une grande surface ou peuvent être localisées. Des bronchogrammes pourraient également révéler des poches d’air anormales qui sont isolées du reste du poumon. Cependant, ces signes sont également présents lorsqu'il y a d'autres problèmes, comme une TTN ou un SDR.
Si l'on soupçonne une infection pulmonaire, les médecins n'attendront probablement par les résultats des analyses de laboratoire avant d'entamer un traitement. Des antibiotiques à large spectre, qui peuvent combattre un grand éventail d’infections possibles, seront prescrits. On utilise ces antibiotiques pour combattre l'infection et pour l’empêcher de se propager à d'autres régions du corps. La plupart des nouveau-nés nécessitent de l'oxygène supplémentaire pour les aider à respirer pendant que l'infection se résorbe. Les bébés prématurés pourraient nécessiter une substance graisseuse nommée « surfactant » pour aider les sacs alvéolaires à se remplir et à demeurer ouverts. Parfois, un nouveau-né nécessite une ventilation artificielle.
Malformations pulmonaires congénitales
Bien que cela soit rare, certains nouveau-nés naissent avec une malformation congénitale des poumons. On pourrait soupçonner la présence d'une telle malformation si le rythme respiratoire du bébé est plus rapide, s’il grogne ou si sa peau est bleutée et qu’il n’y a aucune autre explication. En d'autres mots, si la fonction pulmonaire demeure faible et si les conditions énumérées ci-dessus sont écartées, on pourrait soupçonner la présence d’une malformation.
En général, on utilise les rayons X et d'autres techniques d'imagerie pour confirmer un diagnostic de malformation. Dans la plupart des cas, on peut corriger la malformation à l'aide d'une chirurgie. Jusqu'à ce que l'on puisse procéder à la chirurgie, on stabilise la respiration et la soutient.
Il existe de nombreux types de malformations pulmonaires congénitales. Voici les plus courantes :
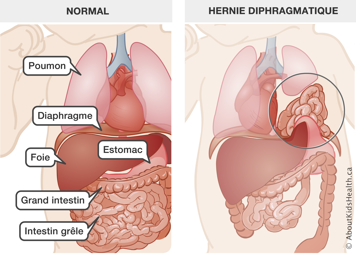
- Hernie diaphragmatique : Il s'agit d’une malformation du diaphragme, lequel sépare la poitrine de l'abdomen. Chez les bébés qui souffrent de cette malformation, le diaphragme est absent ou percé. Par conséquent, les organes qui se trouvent dans l'abdomen – l’estomac, le foie et autres – peuvent se déplacer dans la cage thoracique, ce qui laisse peu de place pour le développement des poumons durant la vie fœtale. Les poumons sont plus petits que d’habitude, particulièrement le poumon qui se trouve sur le même côté que l’hernie diaphragmatique. On peut réparer ce problème à l'aide d'une chirurgie.
- Malformation adénomateuse kystique : Il s'agit de kystes à l'extrémité des petites voies respiratoires dans les poumons. Il se peut que les poumons comportent de nombreux petits kystes, ce qui leur donne une apparence de rayon de miel sur les rayons X. Les poumons pourraient également comporter un ou deux gros kystes, au lieu de nombreux petits kystes. Habituellement, les kystes dans les poumons ne se drainent pas bien et provoquent des infections chroniques. La plupart des nouveau-nés qui affichent de tels kystes souffrent de détresse respiratoire. On peut traiter cette malformation en procédant à l’ablation chirurgicale du lobe touché. Le chirurgien évitera autant que possible de retirer du tissu pulmonaire sain.
- Emphysème lobaire congénital : Il s'agit d'une malformation qui provoque une surdilatation de l’un des lobes pulmonaires. L'emphysème lobaire congénital est problématique car le poumon surdilaté prend plus d’espace qu’il ne le devrait et interfère donc avec la dilatation normale du restant du poumon. On peut traiter cette malformation au moyen d'une chirurgie.
- Séquestration pulmonaire : Il s'agit d’une région de tissu pulmonaire qui n'est pas reliée aux voies respiratoires du poumon. Le tissu pulmonaire supplémentaire n'a pas d'utilité. Cette anomalie peut se manifester à l'intérieur ou à l'extérieur du poumon. Une séquestration pulmonaire peut engendrer des problèmes respiratoires mais il est également possible qu'elle ne cause aucun problème. On recommande de procéder à une chirurgie pour retirer la séquestration pulmonaire.